Bei einer Kardiomyopathie verändern sich Struktur und Funktionalität des Herzmuskels. Seine Leistungsfähigkeit nimmt allmählich ab, wodurch eine Herzinsuffizienz (HI) entstehen kann. Häufig kommt es zur Erweiterung der Herzkammern und dadurch zu einer Vergrößerung des Herzens. Was sind die Ursachen und woran lässt sich eine Kardiomyopathie erkennen?
Direkt zum Thema:

AdobeStock_120815170_Serafino
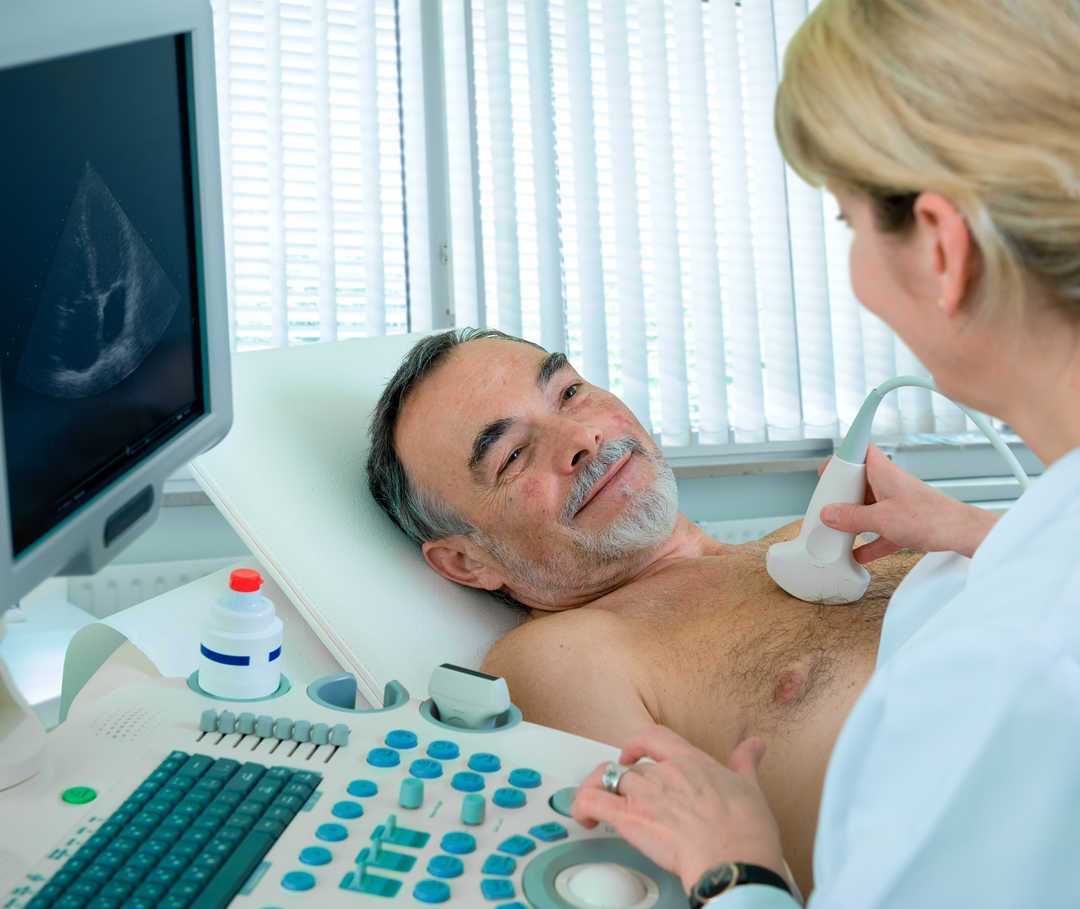
Mit einem Elektrokardiogramm (EKG) können Mediziner und Medizinerinnen die Herzfunktion überprüfen und Hinweise auf ein sogenanntes Sportlerherz oder eine Kardiomyopathie erhalten.
einer KardiomyopathieUrsachen
So unterschiedlich die Formen der Kardiomyopathie, so verschieden sind auch die Gründe, die zur Entstehung der Erkrankung beitragen. Die am häufigsten vorkommende Form ist die dilatative Kardiomyopathie (krankhafte Herzerweiterung). Oftmals geht ihr eine Herzmuskelentzündung (Myokarditis) voraus. Diese kann durch Viren oder Bakterien entstehen, wenn Sie beispielsweise eine Erkältung oder Grippe nicht richtig auskurieren und die Erreger den Herzmuskel befallen.
Neben der Myokarditis begünstigen noch andere Faktoren eine Kardiomyopathie, unter anderem sind das
- Medikamente,
- toxische Substanzen (Alkohol, Drogen),
- genetische Veränderungen,
- Stoffwechselerkrankungen,
- Parasiten.
Eine weitere Ursache ist die koronare Herzkrankheit. Die Herzkranzgefäße sind dabei durch Ablagerungen aus Fett und Kalk so weit verengt, dass der Herzmuskel nur unzureichend mit sauerstoffreichem Blut versorgt ist und auf Dauer Schaden nimmt. Herzmuskelzellen sterben langsam ab und werden durch faseriges Narbengewebe ersetzt. Gleichzeitig versucht das noch gesunde Herzgewebe die Pumpfähigkeit durch Vergrößerung der Herzmuskelzellen (Hypertrophie) aufrechtzuerhalten.
Dieser Erhaltungsmechanismus (Kompensation) reicht aber ab einem bestimmten Punkt nicht mehr aus, weil die nachteiligen Effekte überwiegen. Die Folge ist ein verdickter Herzmuskel, der an Elastizität verliert und dessen Herzhöhlen sich schlechter mit Blut füllen. Dies schränkt die Pumpfunktion und die Auswurfleistung so ein, dass sich eine chronische Herzschwäche (cHI) entwickelt.
Zeigt sich das Herz bei einer Herzuntersuchung krankhaft vergrößert, verursacht durch eine andere Erkrankung, sprechen Fachleute von Kardiomegalie. Bei diesem sogenannten Sportlerherz oder Athletenherz handelt es sich ebenfalls um eine Vergrößerung des Herzens – allerdings ist sie physiologisch (normalen Vorgängen entsprechend) und nicht pathologisch (krankhaft) bedingt.
Formen der Kardiomyopathie
Generell unterscheiden Mediziner und Medizinerinnen primäre und sekundäre Kardiomyopathien. Primär bedeutet, dass die Erkrankung vom Herzmuskel selbst ausgeht oder nur diesen betrifft. Die sekundäre Form tritt als Folge anderer Vorerkrankungen (beispielsweise Stoffwechsel- oder Bindegewebsleiden) auf, die den gesamten Körper – und somit auch das Herz – betreffen können. Was zeichnet die verschiedenen Kardiomyopathien aus?
Dilatative Kardiomyopathie (DCM)
Die häufigste Form der Herzmuskelerkrankungen ist die dilatative Kardiomyopathie.1 Hierbei kann sich der Herzmuskel nur noch eingeschränkt zusammenziehen, weil das Muskelgewebe überdehnt (ausgeleiert) ist. Infolgedessen liegt eine Vergrößerung der linken Herzkammer vor, manchmal ist auch die rechte Kammer betroffen (Kardiomegalie).
Die Erweiterung der Kammern führt dazu, dass
- nicht mehr ausreichend Blut in den Körperkreislauf gepumpt wird und
- sich der Herzmuskel nicht richtig entspannen kann, sodass weniger Blut ins Herz fließt.
Durch die eingeschränkte Pumpleistung entstehen Beschwerden, die auch bei einer Herzinsuffizienz typisch sind. Dazu gehören beispielsweise Leistungsabfall, Müdigkeit und Wassereinlagerungen. Oftmals entwickelt sich eine dilatative Kardiomyopathie durch Drogen- oder Alkoholkonsum, eine Herzmuskelentzündung oder Fehler der Herzklappen. Zudem beschreiben Fachleute vererbte Formen der Erkrankung.
Hypertrophe Kardiomyopathie (HCM)
Bei der hypertrophen Kardiomyopathie vergrößern sich die einzelnen Muskelzellen der linken (teilweise auch der rechten) Herzkammer und führen zur Kardiomegalie. Die verdickte Wand der linken Herzkammer kann dann Symptome verursachen – häufig zeigen sich aber auch keine Symptome.2
Problematisch ist diese Situation aus mehreren Gründen:
- Die verdickte Herzwand ist steifer, was die Blutfüllung beeinträchtigt.
- Es besteht häufig eine gestörte Muskelanspannung, sodass die Pumpphase behindert ist.
- Die Durchblutung der linken Herzwand ist eingeschränkt, sie wird schlechter versorgt.
All das führt schließlich zu einer verringerten Pumpleistung des Herzens. Die Ursache für eine hypertrophe Kardiomyopathie ist in den meisten Fällen genetisch bedingt. Daher tritt die Krankheit auch familiär gehäuft auf. Die ersten Symptome können schon im Kindesalter entstehen.3
| Gut zu wissen Nicht selten bleibt eine hypertrophe Kardiomyopathie symptomlos und damit unentdeckt. Dennoch besteht das erhöhte Risiko, eine diastolische Herzinsuffizienz zu entwickeln oder einen plötzlichen Herztod zu erleiden. Die hypertrophe Kardiomyopathie ist die häufigste Ursache für einen plötzlichen Herztod bei Sportlern, Sportlerinnen und Jugendlichen.4 |
Restriktive Kardiomyopathie (RCM)
Die restriktive Kardiomyopathie unterscheidet sich von den anderen Formen der Kardiomyopathie: Das Herz ist nicht vergrößert, sondern normal groß oder sogar kleiner als gewöhnlich. Die Funktionseinschränkung entsteht durch Bindegewebe, welches krankhaft in das Organ eingelagert wird (Fibrose). Dadurch sind die Herzwände weniger dehnbar, sodass nur vermindert Blut in die Herzkammern fließen kann.
Oftmals ist hierdurch auch die Funktion der Herzklappen beeinträchtigt, was in weiterer Folge eine Herzinsuffizienz begünstigt. Die Ursache für eine restriktive Kardiomyopathie bleibt meist ungeklärt.
Arrhythmogene rechtsventrikuläre Kardiomyopathie (ARVC)
Bei dieser Form der Kardiomyopathie wird das Muskelgewebe des Herzens teilweise durch Fett- und Bindegewebe ersetzt, meist in der rechten Herzkammer. Zudem sterben die Muskelzellen ab, wodurch die Wand der Herzkammer dünner wird. Das Herz büßt folglich an Kontraktionsfähigkeit ein, auch die elektrische Leitfähigkeit wird beeinträchtigt und die Herzkammer weitet sich.
Problematisch sind vor allem Herzrhythmusstörungen (Arrhythmien), die lebensbedrohlich sein können. Die arrhythmogene rechtsventrikuläre Kardiomyopathie tritt familiär gehäuft auf, besonders bei jungen Erwachsenen. Weiterhin vermuten Mediziner und Medizinerinnen bestimmte Triggerfaktoren, die zu der Krankheit führen, zum Beispiel Virusinfektionen.
Ischämische Kardiomyopathie
Der Begriff ischämisch bezeichnet eine unterbrochene Organdurchblutung. Die ischämische Kardiomyopathie entsteht also als Folge einer Durchblutungsstörung des Herzens, etwa durch verengte Herzkranzgefäße bei der koronaren Herzkrankheit.
Der Körper versucht oftmals, die verminderte Leistung durch Vergrößerung zu kompensieren (Kardiomegalie). Das vergrößerte Herz pumpt aber nur unzureichend Blut in den Kreislauf, was ohne Behandlung zu gesundheitlichen Beschwerden führen kann.
Stress-Kardiomyopathie
Die Stress-Kardiomyopathie (auch als Tako-Tsubo-Kardiomyopathie oder Broken-Heart-Syndrom bezeichnet) entsteht durch psychische Stresssituationen, die sich unmittelbar körperlich auf das Herz auswirken. Es kommt besonders häufig bei älteren Frauen in Folge eines starken emotionalen Ereignisses (beispielsweise Tod eines nahen Angehörigen) vor.
Ähnlich wie bei einem Herzinfarkt treten die Symptome (beispielsweise Luftnot oder Brustschmerzen) plötzlich auf. Im Gegensatz zum Herzinfarkt sind die Herzkranzgefäße bei der Stress-Kardiomyopathie aber nicht durch Ablagerungen oder Gerinnsel verstopft. Doch durch die vermehrte Ausschüttung von Stresshormonen sind die Bewegungsfähigkeit des Herzmuskels und die Pumpfähigkeit der linken Herzkammer eingeschränkt – das Herz fällt in eine Art Schockstarre. Zudem verändert sich die Form der Kammer: Das obere Ende ist verengt, das untere Ende hingegen ballonartig aufgebläht.
Während sich bei rund der Hälfte der Betroffenen mit Stress-Kardiomyopathie die Herzfunktion innerhalb einiger Wochen wieder normalisiert, treten bei der anderen Hälfte in den ersten Tagen nach der Herzattacke Komplikationen wie Blutgerinnsel oder Herzrhythmusstörungen auf.5 Eine ärztliche Untersuchung ist bei der Stress-Kardiomyopathie in jedem Fall empfehlenswert.
Physiologisch vergrößertes Herz: Das Sportlerherz
Beim Sportlerherz (auch Sportherz, Athletenherz) handelt es sich – im Gegensatz zu den Kardiomyopathien – um ein physiologisch vergrößertes Herz.
Ein Sportherz ist die Folge einer vermehrten körperlichen Dauerbelastung, zum Beispiel von intensivem, umfangreichem und monate- oder jahrelangem Ausdauertraining.6 Das größere, kräftigere Herz kann den Körper schneller mit Blut versorgen und macht so die sportlichen Höchstleistungen möglich. Beispielsweise bei Triathleten und Triathletinnen, Langstreckenläufern und Langstreckenläuferinnen und Radrennfahrern und Radrennfahrerinnen bemerken Ärzte und Ärztinnen in der Regel zufällig das vergrößerte Herz.

AdobeStock_291475113_InsideCreativeHouse
Das Sportlerherz entsteht ebenfalls durch Hypertrophie (Vergrößerung der Muskelzellen). Im Gegensatz zur hypertrophen Kardiomyopathie erweitern sich hier aber auch die Herzkranzgefäße, sodass die optimale Sauerstoff- und Nährstoffversorgung des Herzmuskels weiterhin gewährleistet ist. Dadurch, dass das Herz kräftiger pumpen kann und pro Herzschlag eine größere Menge Blut in den Körperkreislauf gelangt, ist bei Menschen mit Sportlerherz oft der niedrige Puls ein typisches Symptom. Der Blutdruck hingegen ist meist ähnlich hoch wie bei gesunden Menschen. Die Veränderungen beim Athletenherz können jenen gleichen, die auch bei bestimmten Herzkrankheiten auftauchen, zum Beispiel einer hypertrophen Kardiomyopathie oder eine Erkrankung der Herzklappen. Treten beim Sportlerherz Herzgeräusche sowie ein unregelmäßiger Puls auf, kann das auf Herzrhythmusstörungen hinweisen und es sollte ein Arzt oder eine Ärztin zurate gezogen werden.
Das Sportlerherz ist jedoch keine Krankheit, entsprechend ist es nicht behandlungsbedürftig und Sie müssen es nicht abtrainieren. Es ist eine sinnvolle Anpassung des Körpers an eine vermehrte Dauerbelastung und bildet sich von selbst zurück, sobald die körperliche Dauerbelastung abnimmt, Sie das intensive Training also reduzieren oder einstellen. Ob ein Sportlerherz bewusst abtrainiert werden muss oder nicht, ist zwar nicht wissenschaftlich belegt, dennoch sollten Sie einen abrupten Abbruch des Trainings vermeiden und ein reduziertes, aber regelmäßiges Ausdauertraining beibehalten.
Durch welche Symptome macht sich die Kardiomyopathie bemerkbar?
Ob und welche Anzeichen sich bei einer Kardiomyopathie zeigen, hängt von der Schwere und der Form der Erkrankung ab. Mögliche Symptome sind:
- Atemnot bei körperlicher Betätigung
- Leistungsabfall
- Herzrasen
- Flüssigkeitsansammlungen in den Beinen oder im Bauchraum
- Herzrhythmusstörungen
- Angina pectoris
- Kreislaufkollaps
Da diese Beschwerden nur schwer von Herzinsuffizienz-Symptomen zu unterscheiden sind, können sie bereits auf einen Funktionsverlust und damit auf eine Insuffizienz des Herzens hindeuten. Deshalb ist es wichtig, bei Verdacht ärztlichen Rat einzuholen, um die Ursache ausfindig zu machen und entsprechend gegenzusteuern.

AdobeStock_142518379_Yakobchuk Olena
Online-Test auf Insuffizienz
Sie sind unsicher, ob bei Ihnen ein verdickter Herzmuskel zu Beschwerden führt und sich Vorboten einer Herzinsuffizienz zeigen? Unser Selbsttest wertet Ihr persönliches Risiko aus.
Diagnose einer Kardiomyopathie
Neben der Beschreibung der Symptome und der körperlichen Untersuchung stehen Ärzten und Ärztinnen weitere Tests zur Verfügung, um eine Kardiomyopathie zu diagnostizieren. Das vergrößerte und versteifte Herz kann mithilfe
- des Elektrokardiogramms (EKG),
- der Echokardiographie (Herz-Ultraschall) oder
- der Magnetresonanztomographie (Kardio-MRT)
besser beurteilt werden. Mit dem EKG lassen sich vorhandene Störungen und Auffälligkeiten des Sinusrhythmus feststellen. Um eine Kardiomyopathie sicher nachzuweisen, sind allerdings weitere Herzuntersuchungen notwendig. Ein Herz-Ultraschall liefert genauere Informationen zur Größe und Pumpleistung des Herzens. Die Magnetresonanztomographie und ein Herzkatheter sind weitere Maßnahmen, um das Herz genauer zu untersuchen, die Diagnose zu bestätigen und in einigen Fällen den Auslöser herauszufinden.
Behandlung und Prognose der Kardiomyopathie
Ist die Ursache für die Kardiomyopathie gefunden, wird in der Regel mit Medikamenten behandelt, die auch bei der Insuffizienz-Therapie zur Anwendung kommen. Die Arzneimittel lindern nicht nur die Beschwerden, sondern können die Lebensdauer verlängern und maßgeblich zum Erhalt der Lebensqualität beitragen. Zusätzlich helfen Diuretika beim Entwässern und reduzieren Schwellungen aufgrund von Wassereinlagerungen. Medikamente mit einer gerinnungshemmenden Wirkung senken die Gefahr von Blutgerinnseln. Schreitet die Kardiomyopathie trotz Behandlung fort, können Betroffene mechanische Herzunterstützungssysteme, beispielsweise eine künstliche Herzpumpe, oder eine Herztransplantation in Erwägung ziehen.
Die Prognose ist sehr unterschiedlich, je nach Art und Stadium der Kardiomyopathie. Es handelt sich um eine Erkrankung, die in den meisten Fällen über die Jahre weiter voranschreitet und möglicherweise zu Folgeerkrankungen (beispielsweise Herzinsuffizienz) führt. Daher sind eine frühzeitig und individuell angepasste Therapie und vorbeugende Maßnahmen entscheidend, um den Krankheitsverlauf möglichst günstig zu beeinflussen.
FAQs: Die wichtigsten Fragen und Antworten zur Kardiomyopathie
Was ist eine Kardiomyopathie?
Eine Kardiomyopathie ist eine krankhafte Veränderung des Herzmuskelgewebes, die die Funktionsfähigkeit und Pumpleistung des Herzens beeinträchtigt.
Was ist eine Kardiomegalie?
Eine Kardiomegalie ist ein vergrößertes Herz, das als Folge einer Kardiomyopathie auftreten kann.
Habe ich bei einer Kardiomyopathie automatisch auch ein vergrößertes Herz?
Bei den meisten Menschen mit Kardiomyopathie zeigt sich auch eine Kardiomegalie. Bei der restriktiven Form ist das Herz allerdings normal groß.
Ist ein vergrößertes Herz immer krankhaft?
Nein, beim Sportlerherz ist das Herz ebenfalls vergrößert, aber auf eine gesunde und effiziente – also physiologische – Art und Weise. Es ist eine natürliche Anpassung an die vermehrte körperliche Aktivität.
Führt eine Kardiomyopathie immer zu Herzinsuffizienz?
Das kommt auf die Art und das Stadium der Erkrankung sowie auf das Alter des Patienten oder der Patientin an. In jedem Fall sind eine individuelle ärztliche Betreuung und Einstellung mit Medikamenten sinnvoll, um die Folgen der Kardiomyopathie möglichst gering zu halten.
Quellen
1 Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz (BMSGPK): Dilatative Kardiomyopathie. URL: https://www.gesundheit.gv.at/krankheiten/herz-kreislauf/herzmuskel-krankheiten/dcm, zuletzt aufgerufen am 17.02.2025.
2 Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz (BMSGPK): Hypertrophische Kardiomyopathie. URL: https://www.gesundheit.gv.at/krankheiten/herz-kreislauf/herzmuskel-krankheiten/hcm, zuletzt aufgerufen am 17.02.2025.
3 Braun J., Müller-Wieland D.: Basislehrbuch Innere Medizin. Hypertrophische Kardiomyopathien (HCM). S. 123.
4 Deutsches Zentrum für Herz-Kreislauf-Forschung e. V.: Kardiomyopathien. URL: https://dzhk.de/erkrankungen/ueberblick/kardiomyopathien, zuletzt aufgerufen am 17.02.2025.
5 Santoro, F. u. a.: "Assessment of the German and Italian Stress Cardiomyopathy Score for Risk Stratification for In-hospital Complications in Patients With Takotsubo Syndrome." In: JAMA Cardiology 9 (2019) Nr. 4. S. 892-899. URL: https://jamanetwork.com/journals/jamacardiology/article-abstract/2739417, zuletzt aufgerufen am 17.02.2025.
6 Scharhag, J./Löllgen, H./Kindermann, W: "Competitive sports and the heart: benefit or risk?" In: Deutsches Ärzteblatt International 110 (2013) Nr. 1-2. S. 14-24. URL: https://www.aerzteblatt.de/archiv/133867/Herz-und-Leistungssport, zuletzt aufgerufen am 17.02.2025.