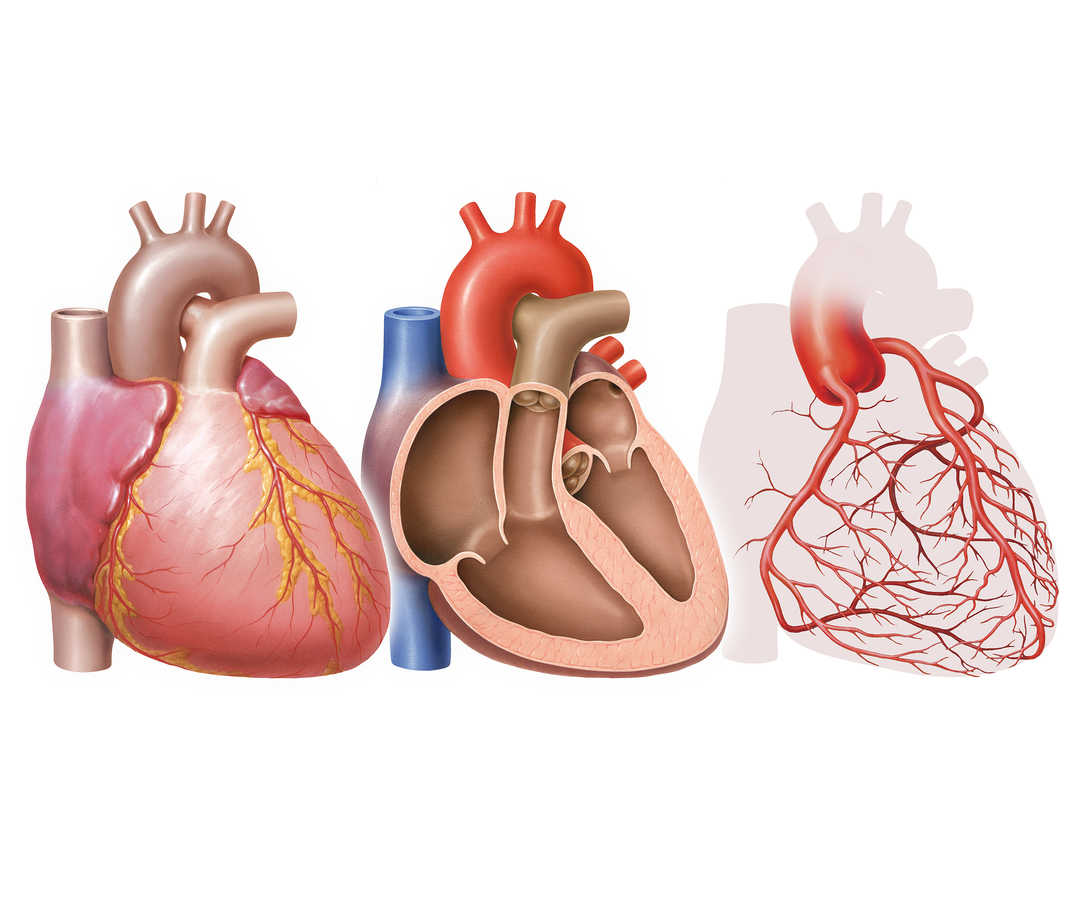
Die koronare Herzkrankheit, kurz KHK, ist eine der weltweit am häufigsten auftretenden Herzerkrankungen.1 Doch was ist eine koronare Herzkrankheit genau? In Deutschland leiden rund sechs Millionen Menschen an dieser Unterversorgung des Herzmuskels mit sauerstoffreichem Blut, die durch verengte oder verschlossene Herzkranzgefäße bedingt wird.1 Ursache sind nach Definition der koronaren Herzkrankheit Ablagerungen in den Blutgefäßen, etwa aus Kalk und Fett. Häufig ist die koronare Herzkrankheit mit Schmerzen im Brustraum verbunden und kann schlimmstenfalls einen Herzinfarkt verursachen.
Möglicherweise führt die koronare Herzkrankheit aber auch zu einer Herzinsuffizienz. Wir klären Sie über alles Wissenswerte zur koronaren Herzerkrankung sowie den Zusammenhang mit der Herzinsuffizienz auf.
AdobeStock_64399737_lom123
Bei der koronaren Herzkrankheit führen Gefäßablagerungen (Plaques) zu einer Verengung der Herzkranzgefäße, der sogenannten Koronararterien.
Mit einem Klick zur gewünschten Information:
- Entstehung der koronaren Herzerkrankung
- Symptome der KHK
- Diagnosemöglichkeiten
- Risikofaktoren und Verlauf
- Therapiemaßnahmen
- Koronare Herzkrankheit und Herzinsuffizienz
Wie entsteht eine koronare Herzerkrankung?
Das Herz schlägt 100.000-mal am Tag.2 Um eine einwandfreie Funktion des Herzens zu gewährleisten, benötigt der Herzmuskel stets sauerstoffreiches Blut. Die Versorgung übernehmen die Herzkranzgefäße (medizinisch Koronararterien). Sie zweigen von der Hauptschlagader (Aorta) ab und überziehen das Herz kranzförmig. Wie auch in anderen Blutgefäßen können sich im Rahmen von Erkrankungen, beispielsweise einer Arteriosklerose, in den Koronararterien Ablagerungen bilden, sogenannte Plaques.
Die Ursachen für eine solche Koronararteriensklerose sind vielfältig:
- zu hohe oder ungünstig zusammengesetzte Blutfette
- die schädlichen Bestandteile von Zigarettenrauch
- Stoffwechselerkrankungen wie Diabetes
- Bluthochdruck
Durch die Ablagerungen in den Herzkranzgefäßen verringert sich deren Innendurchmesser, womit weniger Blut zum Herzmuskel gelangt. Dann kommt es vor allem bei körperlicher Belastung zu einer verminderten Versorgung des Herzmuskels mit Sauerstoff – folglich ist eine Koronarinsuffizienz möglich.
Zusammenhang: Koronarinsuffizienz und koronare Herzerkrankung
Unter einer Koronarinsuffizienz verstehen Ärzte und Ärztinnen ein Missverhältnis zwischen dem Blutbedarf des Herzmuskels und dem Blut, das ihm tatsächlich zur Verfügung steht.3 Als häufige Ursache für eine Koronarinsuffizienz gilt die koronare Herzkrankheit.
Koronare Herzkrankheit: Mögliche Symptome
Die Symptome einer koronaren Herzkrankheit sind sehr unterschiedlich. In der Regel leiden Betroffene zunächst unter einem Druck- sowie Engegefühl in der Brust, was Mediziner und Medizinerinnen als Angina pectoris bezeichnen. Häufig kommt es in diesem Zusammenhang zu Atemnot, die jedoch auch unabhängig zur Angina pectoris auftreten kann. Darüber hinaus strahlen die Schmerzen in der Brust oftmals auch in Kiefer, Zähne, Schultern, Arme, Rücken und bis in den Oberbauch aus. Diese Beschwerden werden häufig von Übelkeit sowie Schweißausbrüchen begleitet. Möglich sind auch Herzrhythmusstörungen.

AdobeStock_233888399-fizkes
Bei der koronaren Herzerkrankung leiden Betroffene oft unter Schmerzen in der Brust sowie Atemnot.
Typisch bei der koronaren Herzkrankheit ist zudem, dass körperliche und seelische Belastungen wie schnelles Gehen, Treppensteigen und Stress die Symptome auslösen können. In diesen Fällen benötigt der Herzmuskel mehr Sauerstoff als im Ruhezustand. Dabei gibt die sogenannte Belastungsschwelle die Grenze an, ab wann körperliche Aktivität zu Symptomen führt.
Ärzte und Ärztinnen teilen die Angina pectoris unter Berücksichtigung der Belastungsschwelle in zwei Formen ein:4
- stabile Angina pectoris: Belastungsschwelle bleibt über längere Zeit unverändert; Intensität der Beschwerden bleibt meist konstant; Ausruhen oder Medikamente verhelfen zum Abklingen
- instabile Angina pectoris: Symptome entstehen auch ohne Belastung, können sich im Verlauf auch intensivieren; die Belastungsschwelle sinkt (Schmerzen treten häufiger, früher, stärker und länger auf)
Bei der instabilen Angina pectoris im Rahmen einer koronaren Herzkrankheit kann es auch zu einem plötzlichen Verschluss einer Koronararterie kommen. Schlimmstenfalls entsteht dadurch ein Herzinfarkt, wobei es sich um einen medizinischen Notfall handelt.4 Zögern Sie also keinesfalls, bei starken Schmerzen im Brustkorb oder massivem Engegefühl den Notarzt oder die Notärztin zu rufen.
Grundsätzlich sollte bei jedem der oben genannten typischen Symptome der koronaren Herzkrankheit ein Arzt oder eine Ärztin aufgesucht werden. Er oder sie kann Sie entsprechend untersuchen, eine geeignete Therapie verordnen und letztlich das Risiko eines Herzinfarkts verringern.
Wichtig!Symptome müssen nicht zwangsläufig bei jedem Patienten und jeder Patientin einer koronaren Herzkrankheit auftreten. Denn die Entstehung der KHK ist häufig ein schleichender Prozess: Über Jahre hinweg kommt es zu Ablagerungen und meist dauert es einige Zeit, bis erste Beschwerden aufgrund von Verengungen der Herzkranzgefäße spürbar sind. |
Diagnose einer koronaren Herzkrankheit
Um eine koronare Herzkrankheit festzustellen, ist die Untersuchung durch einen Kardiologen oder eine Kardiologin unumgänglich. Er oder sie befragt Sie zunächst zu Ihren Beschwerden, ob Sie Medikamente zu sich nehmen oder an anderen Krankheiten leiden. Darüber hinaus erkundigt sich der Kardiologe oder die Kardiologin in der Regel über Ihre allgemeinen Lebensgewohnheiten sowie mögliche seelische Belastungen.
Nach dem Anamnesegespräch greift der Facharzt oder die Fachärztin auf einige Untersuchungsmethoden des Herzens zurück, die Hinweise auf eine koronare Herzerkrankung liefern können. Hierzu zählen zum Beispiel:
- Elektrokardiogramm (EKG)
- Echokardiographie
- Abhören des Herzens
- Messen des Blutdrucks
Ob der Mediziner oder die Medizinerin weitere Untersuchungen (wie z. B. eine Myokardszintigraphie) zur Diagnose der koronaren Herzkrankheit veranlasst, hängt unter anderem auch vom Alter der betroffenen Person, der Art der Symptome und möglichen Vorerkrankungen ab.
Koronare Herzkrankheit: Verlauf und Lebenserwartung
Häufig erkennen Betroffene einer koronaren Herzerkrankung erste Anzeichen nicht oder nehmen sie nicht ernst – Brustschmerzen und Atemnot werden als Bronchitis abgetan oder auf das Alter geschoben. Doch je früher ein Arzt oder eine Ärztin die Krankheit feststellen und eine entsprechende Behandlung anordnen können, desto besser stehen die Chancen auf einen milden Verlauf der koronaren Herzkrankheit. Außerdem kann das Risiko für Folgeerkrankungen wie eine Herzinsuffizienz, Herzrhythmusstörungen oder gar einen Herzinfarkt reduziert werden. Heilbar ist die koronare Herzkrankheit nicht, jedoch können Betroffene mit einer konsequenten Therapie ihren Alltag gut meistern und die Lebenserwartung erhöhen.

AdobeStock_142518379_Yakobchuk Olena
Haben Sie Symptome einer Herzschwäche?
Therapie der koronaren Herzkrankheit
Ein großer Anteil des Therapieerfolgs liegt beim Patienten oder bei der Patientin selbst. Demnach sollten Betroffene besonders auf eine Anpassung des Lebensstils achten:
- gesunde Ernährung mit viel Obst und Gemüse
- ggf. Reduktion des Körpergewichts
- Bewegung an der frischen Luft
- Verzicht auf Rauchen
Darüber hinaus kann der behandelnde Arzt oder die behandelnde Ärztin auf einige Medikamente zurückgreifen. In der Regel verschreibt der Mediziner oder die Medizinerin beispielsweise Betablocker (zur Senkung der Herzfrequenz und des Blutdrucks) sowie Nitrate (zur Erweiterung der Arterien und Verminderung des Sauerstoffbedarfs des Herzens). Für einen akuten Angina-pectoris-Anfall erhalten Betroffene für gewöhnlich Nitrate in Form von Sprays oder Kapseln.
Weisen die Herzkranzgefäße der Betroffenen deutliche Verengungen auf, kann es sein, dass ein Facharzt oder eine Fachärztin eine Operation empfiehlt. Mithilfe eines Bypasses (eine Art Überbrückungsgefäß) oder durch Stents (Gefäßstütze in Form einer gitterförmigen Röhre) lässt sich die Durchblutung des Herzens wieder herstellen.
Wenn aus der koronaren Herzkrankheit eine Herzinsuffizienz wird
Neben zu hohem Blutdruck gehört die koronare Herzkrankheit zu den häufigsten Ursachen für eine Herzinsuffizienz. Aufgrund der durch die KHK verengten Gefäße kommt es zu einer geringen Versorgung des Herzmuskels mit sauerstoffreichem Blut. In der Folge kann eine chronische Herzinsuffizienz entstehen.
Zu Beginn macht sich diese Minderversorgung vor allem in Belastungssituationen in Form von Atemnot bemerkbar. Durch die reduzierte Pumpleistung des Herzens staut sich das Blut. Es kommt dadurch im Gewebe vermehrt zu Wassereinlagerungen, sogenannten Ödemen.
Reißen die Ablagerungen in den Herzkranzgefäßen auf, versuchen bestimmte Blutbestandteile, die geschädigte Stelle durch ein Blutgerinnsel (medizinisch Thrombus) abzudichten. Dieser Thrombus sorgt möglicherweise für einen kompletten Verschluss des Herzkranzgefäßes – ein Herzinfarkt ist die Folge. Durch den Infarkt kommt es zum Absterben von Herzmuskelzellen. Das Herz pumpt meist im Anschluss nicht mehr so effektiv wie zuvor. Auf diese Weise kann auch der Herzinfarkt als Folge der koronaren Herzkrankheit zu Herzinsuffizienz führen.
Lesen Sie hier mehr über weitere Ursachen von Herzinsuffizienz!
Quellen
1 Deutsche Herzstiftung e. V.: Was genau ist eigentlich eine KHK? URL: https://www.herzstiftung.de/KHK.html, zuletzt aufgerufen am 17.02.2025.
2 Berufsverband Deutscher Internisten e. V.: Aufbau & Funktion des Blutkreislaufs – Herz & Blutgefäße. URL: https://www.internisten-im-netz.de/fachgebiete/herz-kreislauf/aufbau-funktion-des-blutkreislaufs/herz-blutgefaesse.html, zuletzt aufgerufen am 17.02.2025.
3 Roskamm, Helmut/Reindell, Herbert: Herzkrankheiten: Pathophysiologie Diagnostik Therapie. Berlin: Springer-Verlag 2013. S. 585.
4 Stiftung für Qualität und Wirtschaftlichkeit im Gesundheitswesen: Koronare Herzkrankheit. URL: https://www.gesundheitsinformation.de/koronare-herzkrankheit.2170.de.html#symptome, zuletzt aufgerufen am 17.02.2025.